Da am 15. November der deutsche Tag des Magens war, gibt es gleich den nächsten Blogbeitrag. Dieses Mal geht es um den Magenkrebs und einen ersten Teilerfolg in der Behandlung mittels personalisierter Medizin.
Der Magen

Der Magen ist ein dehnbarer, elastischer Muskelsack, der an die Speiseröhre anschließt und in den Zwölffingerdarm, den ersten Abschnitt des Dünndarms mündet. Er besteht aus Magenmund, Magengrund, Magenkörper und Magenausgang. Die Hauptaufgabe ist das Zwischenspeichern der aufgenommenen Nahrung. Zusätzlich übernimmt der Magen einen Teil der Verdauung: Die Nahrung wird mit dem Magensaft vermischt und der Speisebrei wird an den Dünndarm weitergegeben, wo der Hauptteil der Verdauung stattfindet. Von dort aus gelangen die Nährstoffe über die Darmwand in den Körper.
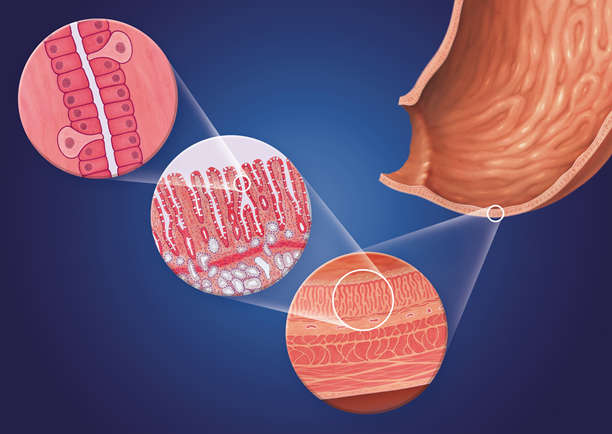
Die Magenwand ist nur wenige Millimeter dick und besteht aus mehreren Schichten; innen befindet sich eine dünne Schleimhaut mit ca. 35 Millionen Drüsen, die 2 ½ Liter Magensaft am Tag produzieren.1
Magenkarzinome – Entstehung
Magenkarzinome bilden sich aus den Zellen dieser Drüsen und sind somit eine bösartige Wucherung der Magenschleimhaut. Dies ist die häufigste Form des Magenkrebses.1
Die genauen Mechanismen, wie solche Karzinome entstehen, sind noch nicht bis ins Detail geklärt. Jedoch spielen verschiedene Faktoren wie Vorerkrankungen, Ernährung und der Lebensstil (Alkohol und Tabak) eine wesentliche Rolle.2
Magenbakterium

Eine Vorerkrankung kann z.B. eine länger andauernde Entzündung der Magenschleimhaut sein. Eine derartige Entzündung wird durch das Magenbakterium Helicobacter pylori ausgelöst.2
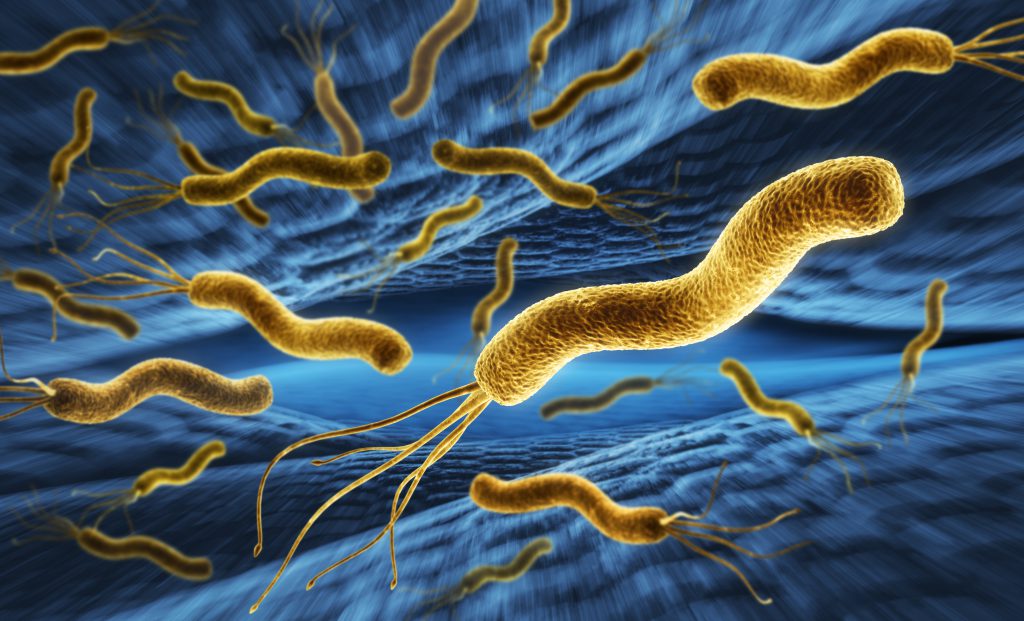
Dieser Mikroorganismus nistet sich in die Magenschleimhaut ein und schädigt diese. Fachleute sehen diese Infektionen als einen der wichtigsten Risikofaktoren für die Bildung von Magenkarzinome: Infizierte tragen ein zwei- bis dreifach erhöhtes Risiko, daran zu erkranken.2
Genetische Faktoren
Die Vererbung spielt bei der Bildung eines Magenkarzinom eine untergeordnete Rolle: etwa zehn von 100 Fällen gehen auf ein familiäres Risiko zurück.2 Solche genetischen Faktoren können z.B. das familiäre diffuse Magenkarzinomsyndrom (HDGC) oder das hereditäre nicht-Polyposis-assoziierte kolorektal Karzinom (HNPCC) sein. Beide Darmkrebsformen werden autosomal-dominant vererbt und stellen für den Betroffenen ein erhöhtes Risiko dar, an einem Magenkarzinom zu erkranken.3 Ersteres wird durch eine Mutation im CDH1-Gen verursacht, das das Protein E-Cadherin codiert.3 Cadherine sind Transmembranproteine, die vor allem bei der Stabilisierung von Zell-Zell-Kontakten eine Rolle spielen. Ist ein solches Gen nun inaktiviert, verlieren die Zellen den Zusammenhalt im Verband und gewinnen die Fähigkeit zu wandern.3 Beim HNPCC liegt eine Mutation in einem der DNA-Reparatur-Genen vor. Mittlerweile sind sechs solcher Gene bekannt.4
Epidemiologie
Das Erbmaterial kann sich im Laufe des Lebens, meist in höheren Alter, jedoch auch zufällig verändern, was zur Bildung von Krebs führen kann.2
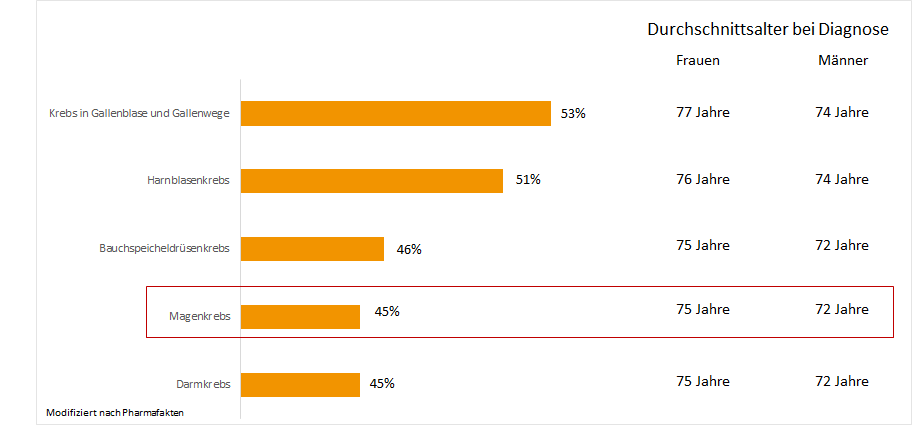
Somit ist in 45% der Fälle das Durchschnittsalter einer Frau bei der Diagnose Magenkrebs 75 Jahre, bei einem Mann 72 Jahre.5
Magenkrebs tritt in Deutschland relativ selten auf und betrifft 19-25 Menschen pro 100.000.3
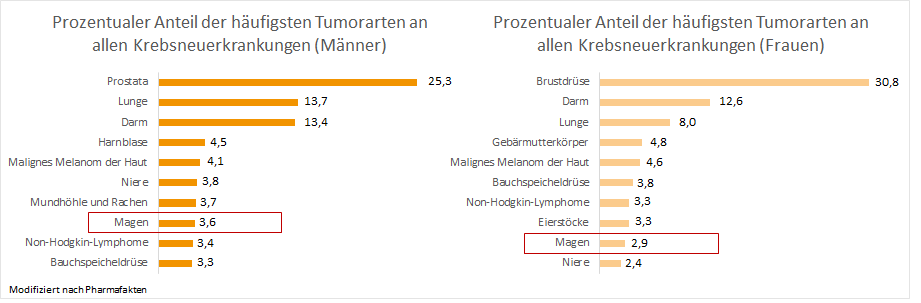
Weltweit kommen jährlich ca. 1 Million Neuerkrankungen hinzu,6 in Deutschland sind es rund 16.000 (Im Vergleich: bei Darmkrebs sind es 65.000 pro Jahr).7 In den letzten Jahren ist ein Rückgang sowohl der Neuerkrankung – als auch der Sterberate zu verzeichnen.8

Die aktuelle 5-Jahres-Überlebensrate bei Frauen beträgt 33%, bei Männern liegt sie bei 30%. Diese ist im Vergleich zu anderen Krebsarten relativ schlecht,8 sodass Magenkrebs, nach Lungenkrebs, die zweithäufigste Todesursache aller Krebserkrankungen ist.6
Behandlung von Magenkrebs
Die wohl wichtigste Behandlungsoption bei Magenkrebs ist die Operation, bei der Teile oder der ganze Magen entfernt werden.9 Bei einem weit fortgeschrittenen Tumor wird (zusätzlich) Chemotherapie eingesetzt, um Zellen zu zerstören, die sich vom Tumor gelöst haben.9 Bei einer klassischen Chemotherapie werden Platinderivate und Fluoruracil eingesetzt, die das mediane Überleben um 9-11 Monate verlängern.6 Der Krebs lässt sich dadurch aber nur selten heilen.
Zielgerichtete Therapie
Zielgerichtete Medikamente richten sich gegen einen Angriffspunkt im Tumor und blockieren Prozesse, die es den Krebszellen ermöglichen, schnell zu wachsen und sich oft zu teilen.
Das Ziel ist, dass solche Angriffspunkte entweder nur Merkmal der Tumorzelle sind oder besonders häufig, bzw. ausgeprägt im Krebsgewebe vorliegen.
Das Zytostatikum Trastuzumab wurde bisher sehr effektiv bei HER-2 positiven Brustkrebs eingesetzt.6 HER-2 steht für Humaner Epidermaler Wachstumsfaktor-Rezeptor Typ 2 (englisch: human epidermal growth factor 2) und befindet sich auf den Zelloberflächen. Über diese Rezeptoren werden Signale von der Oberfläche ins Innere der Zelle weitergeleitet. Normale, gesunde Zellen besitzen relativ wenig solcher Proteine. Durch eine Amplifikation werden die codierenden DNS-Abschnitte vermehrt, was mit einer Überexpression der Rezeptoren einhergeht. Bei einer großen Anzahl von HER-2 Rezeptoren, teilen sich die Zellen häufiger und der Tumor wächst schneller und unkontrollierter. Diese Überexpression des Rezeptors ist ein Angriffspunkt für ein zielgerichtetes Medikament. Trastuzumab wurde 2010 auch für den metastasierenden Magenkrebs in Kombination mit einer Chemotherapie (Cisplatin und Capectiabin oder 5-Fluoruracil) zugelassen, wenn durch einen vor der Therapie durchgeführten Pflichttest gezeigt wurde, dass HER-2 vermehrt vorliegt.10 Der Anteil liegt hier, ähnlich dem der HER-2 positiven Brustkrebspatienten, bei 20%.6

Eine Studie bewies auch die positive Wirkung von Trastuzumab bei einem Magenkarzinom:11 Patienten überlebten länger und das Sterberisiko wurde um 26% gesenkt. Bei 3.807 Patienten mit lokal fortgeschrittenen, rezidivierenden oder metastasiertem Magenkarzinom zeigte sich bei 22% eine verstärkte Expression der HER-2 Rezeptoren. Davon wurden 594 Patienten entweder einer Standard-Chemotherapie unterzogen oder zusätzlich zu dieser Trastuzumab verordnet. Bei letzterer zeigte sich ein signifikant verlängertes progressionsfreies Überleben .
Ansprechpartner:
Kristina Schraml (kristina.schraml@biovariance.com)



