Auch wenn der Europäische Tag der Epilepsie schon ein paar Tage her ist, ist die Aufklärung über diese neurologische Krankheit wichtig. Deswegen thematisiert dieser Blogbeitrag die Definition, die Entstehung, Folgen und Ursachen von Epilepsie, verschiedene Formen von epileptischen Anfällen und erste Fortschritte in der personalisierten Behandlung.
Definition
Die lateinische Bezeichnung Epilepsia wird mit Fallsucht, umgangssprachlich auch mit Krampfleiden, übersetzt.1 Es handelt sich hierbei um eine neurologische Erkrankung, die mit einer Fehlfunktion des Gehirns einhergeht.1 Epilepsie ist keine einzelne Krankheit, sondern die Folge einer Vielzahl von Erkrankungen, deren gemeinsames Merkmal die erhöhte Neigung zu epileptischen Anfällen ist.2,3 Bei derartigen Anfällen ist die Kommunikation zwischen den Nervenzellen gestört, was zu einer vorrübergehenden synchronen Entladung größerer Nervenzellen führt.4 Die Diagnose Epilepsie wird gestellt, wenn Anfälle ohne ersichtlichen Auslöser mehrfach auftreten.1
Nervenzellen
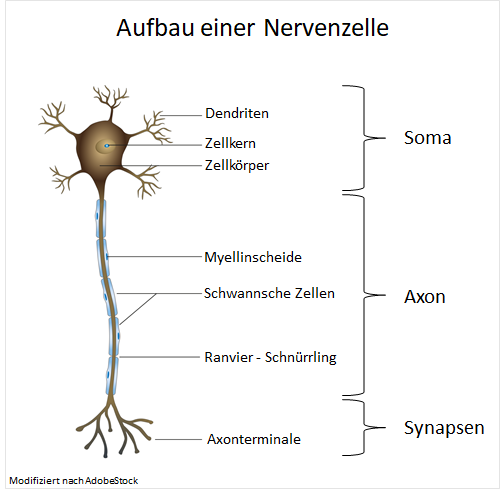
Nervenzellen (Neuronen) sind Bestandteil des Nervensystems. Je nach Lage im Körper wird zwischen dem zentralen Nervensystem, welches die Nervenbahnen in Gehirn und Rückenmark umfasst, und dem peripheren Nervensystem unterschieden.5 Der menschliche Körper enthält mehrere Milliarden Neuronen, allein unser Gehirn umfasst 100 Milliarden Nervenzellen.5,6 Diese sind durch elektrische und chemische Signale miteinander verbunden.6 Sie bestehen aus einem Zellkörper und verschiedenen Fortsätzen.5 Die Dendriten wirken als Antennen, durch die der Zellkörper die Signale empfängtund der längere Fortsatz, das Axon, leitet diese Signale weiter.5
Entstehung und Folgen
Bei einem epileptischen Anfall ist dieses Zusammenspiel vorübergehend gestört und das Gehirn ist übermäßig aktiv.6 Nervenzellgruppen der Hirnrinde senden plötzlich gleichzeitig und hochsynchron Signale und zwingen anderen Zellen ihren Rhythmus auf.2 Somit sind, je nach Form des Anfalls, nur ein einzelner oder auch mehrere Teile des Gehirns für eine gewisse Zeit übermäßig aktiv.1 Darauf folgt die Nachphase, in der die Zellen sich nicht mehr krankhaft entladen, aber noch Auffälligkeiten zeigen.1
Die Folgen der Krankheit unterscheiden sich in ihrem Schweregrad, je nachdem
- wo die Nervenzellen im Gehirn liegen2
- wieviel Nervenzellen beteiligt sind2
- welche Körperfunktionen diese steuern2
Ein einzelner Krampfanfall ist per se nicht gefährlich.2 In seltenen Fällen kommt es jedoch zu einem Herz-Kreislaufversagen, auch SUDEP (sudden unexpected death of epilepsy patients) genannt.2
Ursachen
Die Ursache für einen Anfall ist in bestimmten Fällen direkt auf einen konkreten Auslöser zurückzuführen, zum Beispiel auf genetische Veränderungen, einen Schlaganfall oder einen Gehirntumor.2 Oft ist der genaue Grund für den Krankheitsverlauf jedoch nicht ersichtlich.1
- Kryptogene Epilepsie: Es lässt sich keine konkrete Ursache finden, obwohl krankhafte Veränderungen im Gehirn vorliegen.1
- Idiopathische Epilepsie: Es gibt keine Hinweise auf krankhafte Veränderung im Gehirn.1
- Genetische Epilepsie: Es liegen genetisch bedingte Veränderungen vor, zum Beispiel an Bindungsstellen (Rezeptoren) für Nervenbotenstoffe.1
- Symptomatische/strukturelle/metabolische Epilepsie: Strukturelle Veränderungen sind im Gehirn nachweisbar, zum Beispiel angeborene Fehlbildungen, bei der Geburt entstandene Gehirnschäden, Folgen eines Schlaganfalls, Entzündungen oder Stoffwechselstörungen (Diabetes).1
Klassifizierung
Epileptische Anfälle unterscheiden sich in der Schwere ihrer Ausprägung und können nur wenige Sekunden mit leichten Muskelzuckungen bis hin zu mehreren Minuten mit Krämpfen und Bewusstseinspausen umfassen.2 Generell lassen sich die Anfälle in drei Kategorien einteilen:
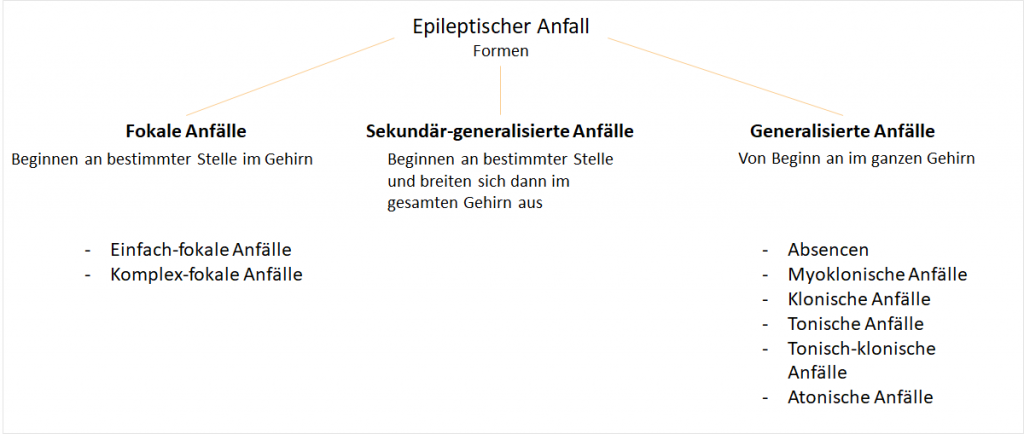
Fokale Anfälle beginnen immer an einer bestimmten Stelle im Gehirn, zum Beispiel um eine Verletzung (Hirnnarbe) herum.7 In der Regel nehmen Patienten zu Beginn eine sogenannte Aura wahr, bei der ungewöhnliche Sinneseindrücke wie Sehstörungen, Konzentrationsstörungen oder Schwindel entstehen.7 Die komplex-fokalen Form geht zusätzlich mit einem Bewusstseinsverlust einher.7
Generalisierte Anfälle breiten sich von Anfang an im ganzen Gehirn aus und es kommt zu vorübergehenden Bewusstseinsstörungen.7 Hier lässt sich die Ursache selten ausfindig machen.
- Bei Absencen verlieren die Betroffenen für wenige Sekunden das Bewusstsein. Diese treten hauptsächlich bei Kindern und Jugendlichen auf.7
- Bei myoklonischen Anfällen beginnen bestimmte Muskelgruppen, zum Bespiel an der Hand, am Arm oder am Rumpf, an zu zucken. Derartige Anfälle dauert nur wenige Sekunden und ein Bewusstseinsverlust tritt bei dieser Form nicht auf.7
- Klonische Anfälle dauern bis zu mehreren Minuten, in denen sich die Muskelgruppen am Rumpf rhythmisch zusammenziehen.7
- Bei tonischen Anfällen krampft sich die Muskulatur ohne Zucken zusammen, die Betroffenen verlieren hierbei oft das Bewusstsein. Die Dauer beträgt nur wenige Sekunden.7
- Der große Krampfanfall, auch tonisch-klonischer Anfall oder Grand mal genannt, beginnt mit einer Aura, gefolgt von einem Bewusstseinsverlust. Der ganze Körper verkrampft, zusätzlich treten auch rhythmische Zuckungen an Armen, Beinen und Kopf auf. Schaumiger Speichel tritt aus dem Mund und die Haut verfärbt sich blau aufgrund von Sauerstoffmangel. Die Dauer beträgt hier mehrere Minuten.7
- Bei atonischen Anfällen verlieren bestimmte Teile der Muskulatur ihre Spannung und erschlaffen.7
Epidemiologie
In Deutschland leben zwischen 500.000 und 600.000 Menschen, die sich aufgrund von Epilepsie in haus- oder fachärztlicher Behandlung befinden, was etwa 0,6% der nationalen Bevölkerung entspricht.3,8 Weltweit gibt es fast 50 Millionen Menschen, die an Epilepsie leiden.9 Industrieländer, wie zum Beispiel Deutschland verzeichnen jährlich 40-70 Neuerkrankungen pro 100.000 Einwohner.1,3
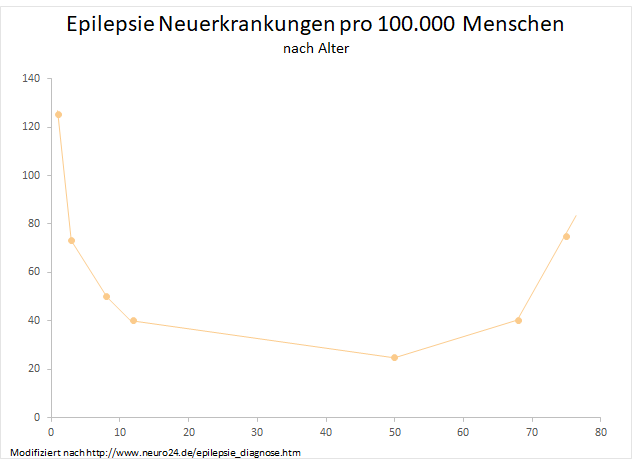
Die neurologische Erkrankung tritt in jedem Alter auf,2 das Risiko ist in den ersten fünf Lebensjahren mit einem Anteil von zwei Drittel aller Epilepsie-Fälle jedoch besonders hoch.3 Bei Kindern zählt es zu den häufigsten Erkrankungen des zentralen Nervensystems.1 Nach dem 20. Lebensjahr sinkt dieses Risiko, während es ab dem 60. Lebensjahr wieder ansteigt.3,10 Altersepilepsie ist die dritthäufigste Erkrankung des Gehirns bei älteren Menschen.10
Mit dem Lebenszeitrisiko wird die Wahrscheinlichkeit bezeichnet, im Laufe seines Lebens an Epilepsie zu erkranken beziehungsweiße einen epileptischen Anfall zu durchleben. Bis zum 80. Lebensjahr beträgt dieser bei Epilepsie 3%, für einen epileptischen Anfall 10%.2 Fachleute schätzen, dass 5-10% aller Menschen mindestens einmal in ihrem Leben einen epileptischen Anfall erleiden.3,6
Auch bei bestimmten Vorerkrankungen steigt dieses Risiko. 15% aller Schlaganfallbetroffenen erleiden danach einen epileptischen Anfall, 10% davon entwickeln eine Epilepsie.3
Behandlung
Betroffene, deren Epilepsie genetisch bedingt ist, haben eine gleich hohe Lebenserwartung wie gesunde Menschen.6 Die Anfälle verursachen keine bleibenden Hirnschäden, aber es können andere Krankheiten wie zum Beispiel Depressionen begünstigt werden.6 Nicht häufig, dafür aber lebensgefährlich ist der sogenannte Status epilepticus.2 Hierbei kommt es zu Anfällen von längerer Dauer bei denen das Gehirn großen Schaden nimmt.2
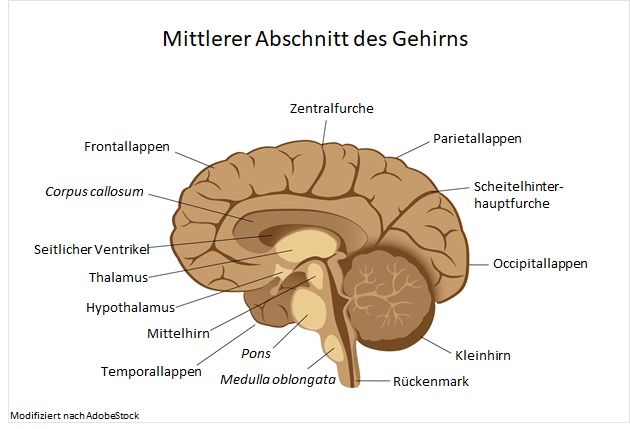
Bei Betroffenen, die unter fokalen Anfällen leiden, ist es möglich, eine Operation durchzuführen.1 Bei der sogenannten Epilepsiechirurgie werden einzelne anfallsauslösende Teile des Gehirns entfernt, vor allem wenn der Ursprung im Schläfenlappen (Temporallappen) liegt.1
Antiepileptika hemmen die übermäßige Aktivität von Nervenzellen und senken das Risiko für einen Krampfanfall.1 Diese wirken jedoch nur symptomatisch und können die Krankheit nicht heilen.1 Derzeit befinden sich fast 20 Antiepileptika auf dem Markt,9 weitere 36 befinden sich in der Entwicklung.11
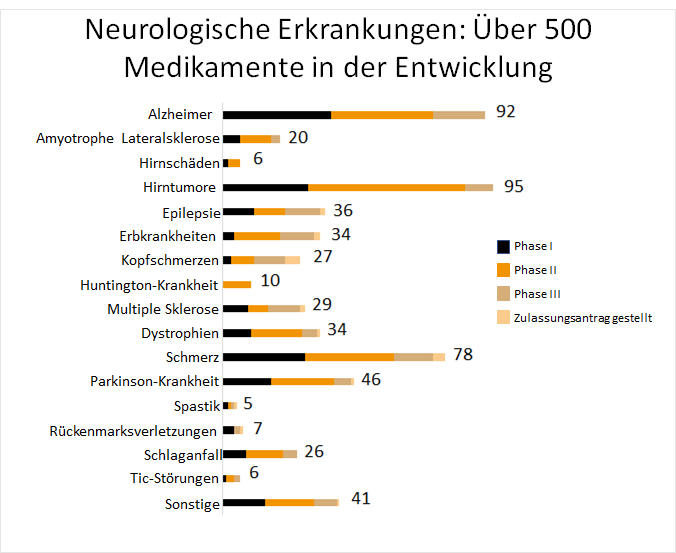
Ein weiteres Problem der Antiepileptika ist, dass nur bei zwei Drittel aller Patienten die verordneten Medikamente wirken und diese ohne weitere Anfälle leben können.8 3 von 10 Betroffene erleiden weiterhin epileptische Anfälle oder erfahren Nebenwirkungen.6,8 In solchen Fällen hilft eine Genanalyse, mit der sich die Wirksamkeit der zur Auswahl stehenden Medikamenten vorhersagen lässt.8
Fortschritte
Personalisierte Medizin
Studien zeigen, dass Patienten mit besonderer erblicher Veranlagung des Immunsystems nach Einnahme von Oxacarbazepin und Carbamazepin ein erhöhtes Risiko für schwere und seltene Hautreaktion haben.12 Es handelt sich hierbei um ein Gen des HLA-Systems.13 Träger dieser Gen-Variante sind vor allem Han-Chinesen, Thailänder, Japaner und andere asiatische Bevölkerungsgruppen, aber auch zu 5% Europäer.12 Seit 2013/14 wird ein genetischer Test vor Verschreibung des Antiepileptikums empfohlen, um diese Nebenwirkungen auszuschließen.13
Neue Epilepsie-Gene
Die ILAE (International League Against Epilepsy) führte eine Analyse genetischer Daten von mehr als 15.000 Epilepsiepatienten und fast 30.000 nicht-betroffenen Personen durch.14 Dadurch wurden 21 Risiko-Gene mit verschiedenen Funktionen entdeckt, die an der Entstehung der neurologischen Krankheit beteiligt sind.14 Einer der betroffenen Vorgänge ist beispielsweiße die Aktivität von Ionenkanälen, die Signale im Nervensystem weiterleiten.14 Hierbei wird durch Mutation eines Risiko-Gens die Funktionalität der beteiligten Proteine erheblich eingeschränkt, was die Signalweiterleitung verändert.
Diese Erkenntnisse können in Hinblick auf die personalisierte Medizin genutzt werden, um Therapien gegen Epilepsie zielgerichteter zu gestalten.
Ansprechpartner:
Kristina Schraml (kristina.schraml@biovariance.com)